目次
「3日出ていません」──その質問に、日数では答えられない理由

「うちの子、もう3日もうんちが出ていません」
「綿棒浣腸をしても出ないんです」
「何日出なかったら、病院に行くべきですか?」
外来で、親御さんから最も多く聞かれる質問の一つです。
ネットで検索すると「3日〜4日」という数字が出てくることが多いです。でも私は、この「日数」だけで判断することに、ずっと違和感を持ってきました。
年間5,000組の便秘診療をしてきた小児外科専門医として、はっきりお伝えします。
便秘かどうかは、「何日出ていないか」ではなく、「出し切れているか」と「お子さんが苦しんでいるか」で判断します。
実は、3日に1回しか出ていなくても「出し切れている子」は問題ありません。逆に、毎日出ていても「コロコロと少量しか出ない子」は、腸の中にどんどん便が溜まっています。これが、隠れた本当の便秘です。
今日は、病院に行くべき「本物のサイン」と、私たちが目指すべき「3S(スリーエス)」というゴールについてお伝えします。
便秘のゴールは「3S」──回数よりも大切な判断基準
私が便秘外来で必ずお伝えしているのが、この「3S」です。
1. すんなり(Smoothly):痛がらず、長時間いきまず、スムーズに出せる
2. しっかり(Sufficiently):十分な量を、しっかり出し切れる
3. すっきり(Satisfyingly):残便感がなく、お腹がスーッと軽くなる
この3つが揃った排便ができれば、便秘は「卒業」です。毎日出なくても構いません。2日に1回でも、3日に1回でも、3Sが達成できていれば、それがその子の健康な排便です。
逆に言えば、毎日出ていても「3S」が崩れていれば、それは治療が必要な便秘です。
外来で何千人もの子どもたちを診ていると、こんなケースに頻繁に出会います。
✔️コロコロ硬い便でも、ゴロゴロたくさん出て3Sが達成できている子
✔️柔らかい便なのに、全然出し切れない子
✔️毎日何回も少量出ているけれど、直腸にカチカチの塊が居座ったままの子
便の硬さや回数だけで判断してはいけないのです。回数で判断しない。3Sで判断する。これが鉄則です。
なぜ「元気だから大丈夫」は危険なのか?──ゴム風船の話
「1週間出ていないんですが、元気なので大丈夫ですよね?」
これもよく聞かれる質問です。しかし、小児外科医としては「元気なのに溜まっている方が、むしろ要注意」とお答えします。
直腸にうんちが溜まり続けると、直腸の壁がどんどん引き伸ばされます。ゴム風船を膨らませ続けると、ゴムが伸びきって元に戻らなくなるのと同じです。
伸びきった直腸は「うんちが溜まっている」というセンサーが鈍くなり、本人は便意すら感じなくなっていきます。溜めれば溜めるほど感覚が鈍くなり、さらに出なくなる。
エコーで確認すると、お腹の中は巨大な便の塊でいっぱいになっています。こうした子は、機嫌が悪かったり、ご飯が食べられず痩せていたり、肌の状態が悪かったりすることが多い。しかし本人は「慣れて」しまっている。お腹にうんちが溜まった状態が「普通」になってしまっているのです。
「元気だから」と放置している間に、直腸という風船は限界まで膨らんでしまっているかもしれません。
すぐに受診すべき「緊急サイン」
以下のサインが一つでもあれば、日数に関わらず受診をお勧めします。これらは「3S」が完全に崩壊しているサインです。
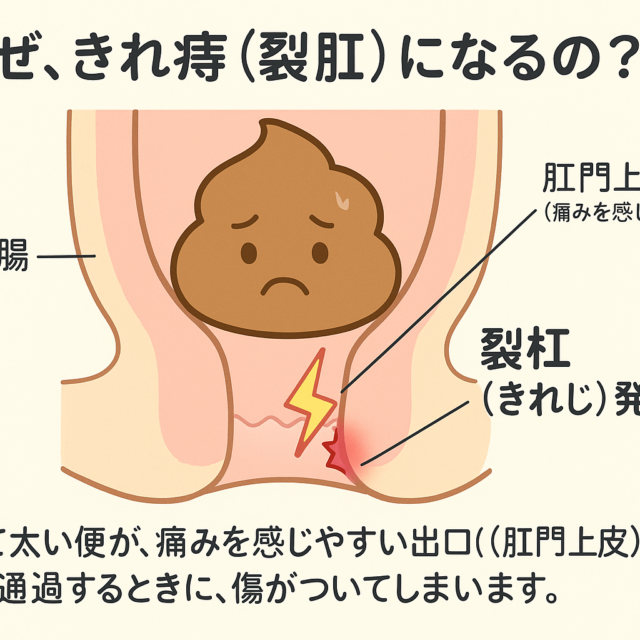
① 排便時に泣き叫ぶ、または血が出る
うんちをする時に顔を真っ赤にして泣き叫ぶ、お尻を拭いた時に血がつく──これは「切れ痔(裂肛)」のサインです。
なぜ急ぐかというと、ここに便秘の最も怖い悪循環(無限ループ)があるからです。
「痛い → 我慢する → もっと硬くなる → もっと痛い」
この無限ループは、放っておいても決して自然に解消しません。どこかで大人が手を差し伸べて、ループを断ち切ってあげる必要があります。
切れ痔に軟膏を塗るだけでは根本的には治りません。切れ痔は「結果」であって「原因」ではないからです。風邪を引いて鼻水が出ている時、ティッシュで鼻を拭き続けても風邪は治りませんよね。便秘という根っこを治して初めて、切れ痔も治っていきます。
早めに受診して、「痛くない排便体験」を作ることが最重要です。
② 食欲がない、または吐き気がある
ご飯を食べない、「お腹いっぱい」とすぐ言う、吐き気がある、実際に吐いた──これは「腸が満タンで、上から入れない」状態のサインです。
便が詰まりすぎて胃を圧迫しています。ここまで来ると、飲み薬だけでは対応が難しく、エコー検査で腸の中を確認し、必要であれば医療的な処置でリセットする必要があります。
③ 下着に少量の便が漏れる(溢流性便秘)
「便秘なのに、なぜか下着が少し汚れる」──これはよく「下痢」と間違われますが、実は重度の便秘のサインです。
直腸にカチカチのうんちが栓のように詰まり、その隙間から上流の液状の便がチョロチョロ漏れ出てくる。1日に何度も緩いうんちが少しずつ出るので、親御さんも本人も「ちゃんと出せている」と思っている。けれど実際は、肝心なうんちの塊は直腸に居座ったままです。
ここで最も危険なのは、下痢と誤解して下痢止めを飲ませてしまうこと。栓はそのまま、上流も止まり、お腹はパンパン。最悪の事態です。
パンツの汚れに気づいたら、叱る前に疑ってください。それはお子さんが発している静かなSOSサインです。
便秘になりやすい「4つの魔のタイミング」
子どもの便秘には、発症しやすい「魔の時期」が4つあります。お子さんがこの時期に差しかかっていたら、排便に注意を払ってあげてください。
① 離乳期(母乳・ミルクから離乳食への移行)
液体中心の食事から固形物に変わることで、便の性状が大きく変化します。腸がこの変化についていけないことがあります。
② 離乳食の本格化
食べるものがガラリと変わり、食物繊維の量や種類も大きく変動する時期。腸内環境が大きく揺れます。
③ トイレトレーニングの開始
おむつからトイレへの移行は、子どもにとって大きな心理的プレッシャーになることがあります。「トイレでしなきゃ」というプレッシャーが排便のブレーキになり、我慢が始まる。我慢すれば便は硬くなり、出す時に痛い。だからもっと我慢する──ここから無限ループに入ってしまうケースが非常に多いです。
トイレトレーニングと便秘治療は分けて考えることが鉄則です。まずは排便のコントロールを先に整えましょう。
④ 小学校入学
環境の大きな変化、学校のトイレへの抵抗感、「恥ずかしい」という気持ちから排便を我慢するようになります。「学校では絶対にうんちをしない」と決めてしまう子も少なくありません。
この4つのタイミングに重なるように便秘が始まった場合、「一時的なもの」で終わることもありますが、放置すると慢性化するリスクがあります。
年齢別の受診目安
赤ちゃん(0歳〜離乳食前)
母乳かミルクか、離乳食の進み具合で排便頻度は大きく変わります。1日10回の子もいれば、1週間に1回でも正常な子もいます。
受診の目安:お腹がパンパンに張っている、ぐずっている、綿棒浣腸で毎回対応しないと出ない状態が続く──これらがあれば、1〜2日でも受診してください。
なお、顔を真っ赤にしていきんでいるのに出ない、でも出たら柔らかい便、という場合は「乳児排便困難症」といって、排便の協調運動が未熟なだけの状態です。赤ちゃんは「便秘」なのではなく、「排便が下手っぴ」なだけ。お腹に力を入れる(アクセル)と同時に肛門の筋肉を緩める(ブレーキを離す)という協調運動がまだ未熟で、アクセルとブレーキを同時に踏んでいるような状態です。これは成長とともに自然に改善していきます。
離乳食開始後〜幼児期(1歳〜4歳)
「トイレトレーニング期」は便秘が最も始まりやすい時期です。便が硬くて痛かった経験から、「出したくない」と我慢し始めることが多い。
受診の目安:3日以上出ない状態が続く、または排便時に痛がる様子があれば、その翌日にでも来てください。
幼児後期〜学童期(5歳〜12歳)
「学校のトイレで出したくない」「遊びを優先して我慢する」ことで便秘が悪化する時期です。
受診の目安:3〜4日出ない状態が週に1〜2回繰り返されるなら、慢性化しています。「様子を見る」段階ではありません。5歳以上の便秘のお子さんの約25%は、適切な治療をしないまま大人になっても便秘が続くという報告があります。今のうちに対処することが、将来の苦しみを防ぎます。
家でできること・できないこと
家でやってみていいこと
水分をこまめに取る:水やお茶を意識的に。特に朝起きてすぐのコップ1杯。
食物繊維より「動き」を優先:外で遊ぶ、体を動かすことで腸も動きます。
食後にトイレに座る習慣:食後は腸が動き出すタイミング。足がしっかりつく踏み台を使って、リラックスした姿勢で座らせてみてください。出なくてもOK。座ること自体がトレーニングです。
「うんち出てる?」と声をかける:一人でトイレに行けるようになると、途端に親の目が届かなくなります。「今日はどのぐらい出た? すっきりした?」と何気なく聞くだけで、排便への意識が生まれます。この声がけだけで劇的に改善したお子さんもいます。
家では限界があること
「食事を変えれば治る」「ヨーグルトを食べさせれば治る」──そう信じて頑張ってきた親御さんが、外来にたくさんいらっしゃいます。でも正直にお伝えします。
すでに腸の中に便が溜まっている状態(便塞栓)では、食事や水分だけでは改善しません。
火事で例えるなら、まずは消火活動(溜まった便を出す)が必要です。火が燃えている間に「火の用心」の看板を立てても意味がない。食事療法は、火が消えた後の「火の用心」の段階で初めて効果を発揮します。そして、火事の後にはスス掃除が必要。伸びきった直腸の壁が元に戻るには、さらに時間がかかります。
「出す」ことと「治す」ことは別物です。まず出すこと。治すのは、その後じっくりと。
病院に来ると何をするのか
「病院に行くと、すぐに浣腸されるのが怖い」。そういうお子さんも親御さんもいます。
当院では、最初にいきなり浣腸することはありません。
1. エコー(超音波)検査で「見える化」する
お腹に冷たいジェルを塗るだけ。痛みは全くありません。
腸の中にどれだけ便が溜まっているかを、画像で確認します。「見える化」することで、親御さんも「これだけ溜まっていたのか」と状況を理解できます。「毎日出ているのに直腸にこんなに溜まっているなんて」と言葉を失うお母さんもいらっしゃいます。
2. 薬で柔らかく・自然に出す
便を柔らかくする薬(酸化マグネシウム、モビコールなど)で、自然に出せる状態を作ります。
お薬は、排便というゲームを攻略するための「コントローラー」のようなものです。自分の力でコントロールできるようになるまで、上手に道具を使っていきましょう。
もう一つのたとえがあります。飲み薬や浣腸は「メガネ」でもあります。視力が落ちている間は、メガネをかけることでよく見える。メガネを「ずっとかけている」ことは何も恥ずかしくありません。排便も同じです。自分の力だけではまだうまく出せない間は、薬というメガネの力を借りる。必要な間使うことに、罪悪感を持つ必要はありません。
3. 排便トレーニング
便秘は「出す力を育てる」トレーニングが必要です。食後に座る姿勢、トイレでの足の位置、力の入れ方——外来でお子さんと一緒に練習します。
ここで意外な事実を一つ。排便の機能が大人並みに成熟するのは、実は小学校高学年ごろです。つまり、子どもには排便力を伸ばす「伸びしろ」が10年以上もある。これが子どもの便秘と大人の便秘の最大の違いであり、最大の希望です。
だから焦る必要はありません。時間をかけてトレーニングをする価値があるということなのです。
よくある質問(Q&A)
Q. 浣腸は癖になりませんか?
なりません。これは医学的に明確に否定されている誤解です。
当院には、7年間毎日浣腸を続けて見事に卒業していったお子さんがいます。「癖になる」どころか、毎日の根気強い積み重ねが排便力を育て上げたのです。
実は、浣腸には「前向きな浣腸」と「後ろ向きな浣腸」があります。1週間溜めて苦しくなってから仕方なくやるのは「後ろ向きな浣腸」。毎日決まった時間に少量ずつ練習するのが「前向きな浣腸」──これは排便リズムを体に覚えさせるトレーニングです。
浣腸は「最後の手段」ではなく、「最初の味方」です。
Q. 食物繊維を増やせば便秘は治りますか?
残念ながら、すでに溜まっている状態では、食事だけでは治りません。
火事のたとえを思い出してください。火が燃えている間に「火の用心」をしても消えません。まず消火(溜まった便を出す)が先です。
食物繊維は「予防」には効果的ですが、「治療」の段階では薬と排便トレーニングが必要です。食事の改善は、便秘が落ち着いてから取り組んでも遅くありません。
Q. 市販の浣腸を使ってもいいですか?
緊急の場面では選択肢の一つになりますが、市販品の自己判断での継続使用はお勧めしません。
市販の浣腸はグリセリン製剤が多く、量や使い方を間違えると腸壁を傷つけるリスクがあります。特に乳幼児には、医師の指導のもとで適切な量と頻度を決めることが大切です。
Q. 毎日出ているのに便秘ということがあるのですか?
あります。外来で非常に多いケースです。
「毎日出ていると思っていたのに、こんなに溜まっていたなんて」──エコーでお腹を見せると、多くのお母さんがそう言葉を失います。
毎日チョロチョロ少量の緩い便が出ていても、直腸に硬い大きな塊が居座ったまま、ということは珍しくありません。「出ている」ことと「出し切れている」ことは全く違います。判断基準は回数ではなく、いつも3Sです。
Q. 便秘は遺伝しますか?
便秘の「体質的な素因」は、ある程度関係があると言われています。しかし、便秘は親御さんのせいではありません。
同じ食事を食べていても便秘になる子とならない子がいます。腸の長さも動きも感度も、一人ひとり違うのです。便秘はお子さんの腸の「個性」であり、育て方が悪いわけでも、食事が間違っているわけでもありません。
外来で涙を流すお母さんに、私は必ずこうお伝えします。「お母さんのせいじゃありません」と。
Q. 便秘治療はどのくらいの期間かかりますか?
子どもの便秘治療には「三分の一の法則」**があります。
三分の一のお子さんは、数ヶ月から半年で改善。
三分の一のお子さんは、1〜2年かけてじっくりと。
残りの三分の一のお子さんは、3〜5年、あるいはそれ以上。
「1ヶ月頑張ったのに治りません」は、多くのお子さんにとって当たり前のことです。便秘治療は短距離走ではなく「農場」です。種をまき、水をやり、じっくり育てる。一夜漬けで作物は実りません。でも、毎日水をやり続ければ、ある日気づくと赤い実がなっている。
まとめ:「たかが便秘」と思わないでほしい理由
便秘は、体だけの問題ではありません。
お腹が苦しい子は、集中力が落ちます。学校で座っていられなくなる子もいます。食欲がなくなると、栄養も取れなくなります。パンツの汚れで友だちとの関係が崩れることもあります。うんちがすっきり出ない不快感を苦に、週3日も学校を休んでしまうお子さんもいます。
そして何より、「排便が怖い・痛い」という記憶が子どもの心に刷り込まれると、大人になっても便秘を抱え続けることになります。
でも、逆もまた真です。便秘が解消されると、子どもの世界は驚くほど変わります。
お腹が楽になれば、食事がおいしくなる。食事がおいしくなれば、元気が出る。元気が出れば、友だちと走り回れる。笑顔が増えれば、自信がつく。
排便という「小さなひとつ」を整えることが、子どもの生活全体を良い方向に動かしていきます。
「たかが便秘で病院なんて」と思わないでください。
すっきり出して、笑顔でご飯が食べられるように。
私たち専門家を、どうか遠慮なく頼ってください。
便秘でお悩みの方へ:栄養面からのサポート
当院では、お腹の専門医としての知見を活かした栄養外来を行っています。
LINE限定サイトで公開中:
– 便秘を繰り返すお子さんに不足しがちな栄養素
– 腸内環境を整える食事のコツ
– サプリメント活用法(飲み方・選び方)
👉 無料LINE登録で今すぐ読む
この記事の執筆・監修者
小森こどもクリニック 院長 小森 広嗣(こもり こうじ)
慶應義塾大学医学部を卒業後、東京都立小児総合医療センター外科医長などを経て、東京都国分寺市に「小森こどもクリニック」を開設。現在は、日本でも珍しい小児外科専門医が開設する「便秘専門クリニック」として、年間延べ約5,000人の診療にあたっている。その実績から、都内のみならず遠方や海外からの受診・相談も多く、セカンドオピニオンも積極的に受け入れている。丁寧な対話を通じてご家族と「治療のゴール」を共有し、一人ひとりの状況に合わせて治療戦略をカスタマイズする、オーダーメイドの診療スタイルを実践している。日本小児外科学会認定の小児外科専門医・指導医、医学博士。
「成長の感動や喜びをお子さん・ご家族と分かち合い、楽しく安心して子育てができる社会を創る」ことを自身のビジョンとし、診療や情報発信を行っている。